PARTE 1
PARTE 2
PARTE 3
PARTE 4
PARTE 5
PARTE 6
MIEMBRO INFERIOR
INDICE
MIEMBRO INFERIOR VOLUMEN
APLICACIONES CLINICAS DEL RADIODIAGNOSTICO AL MIEMBRO
REGIÓN DE LA RODILLA
ARTICULACIÓN DE LA RODILLA
PROYECCION FRONTAL ANTEROPOSTERIOR DE RODILLA
METODO DE ROSENBERG
PROYECCIÓN LATERAL DE RODILLA
LATERAL EXTERNA (HABITUAL)
LATERAL INTERNA
PROYECCIÓN OBLICUA INTERNA (MEDIAL)
PROYECCION OBLICUA EXTERNA (LATERAL)
ROTULA
PROYECCIÓN FRONTAL EN P-A DE ROTULA
PROYECCIÓN AXIAL INFEROSUPERIOR –SALIDA DEL SOL
METODO DE MERCHANT
METODO DEL TUNEL INTERCONDILEO
BOSTEZO ARTICULAR DE
LA RODILLA
EVALUCIÓN DEL LIGAMENTO LATERAL INTERNO
EVALUACIÓN DEL LIGAMENTO LATERAL EXTERNO
REGIÓN DEL MUSLO
PROYECCIÓN FRONTAL DE FEMUR
PROYECCIÓN LATERAL DE FEMUR
REGIÓN DE LA CADERA
PROYECCIÓN FRONTAL DE CADERA
RADIOGRAFÍAS FRONTALES COMPARATIVAS DE CADERA
PROYECCIÓN LATERAL DE CADERA
PROYECIÓN AXIO-LATERAL DE CADERA
PROYECCIÓN OBLICUA UNILATERAL DE CADERA
METODO DE LAWENSTAIN O POSICIÓN DE RANA
EL METODO DE JUDET
REGION DE LA PELVIS
PROYECCION FRONTAL DE PELVIS
PROYECCION FRONTAL DE PELVIS
RADIOGRAFIAS DE PELVIS DE ENTRADA Y DE SALIDA
APLICACIONES AL PROBLEMA CLINICO
MENSURACIÓN
NOTA: Para obtener una imagen radiográfica lo más exacta
posible:
-el rayo central debe pasar por el centro geométrico de la estructura
-el rayo central debe ser perpendicular al eje mayor de la estructura
proyectada
-el plano de la estructura anatómica a estudiar debe ser paralelo al plano
de la película.
En la imagen de abajo observamos dos radiografías frontales A-P para
evaluar el antepié en caso de posibles facturas en los metatarsos y fracturas
con compromiso articular.
En la imagen de abajo observamos el procedimiento y la radiografía de una
proyección lateral del primer dedo del pie.
Es posible que una fractura no se pueda evidenciar en las proyecciones
habituales de dedo; frontal y oblicua. Por ello podemos realizar una proyección
lateral de dedo para evidenciar mucho mejor la fractura,
Las radiografías; que observamos
abajo, una frontal y una oblicua fueron tomadas para la evaluación de una
posible fractura. El análisis de las imágenes no demuestra nada definitivo en
la proyección frontal mientras que en la proyección oblicua se observa en la
cuarta falange proximal una interrupción del canal medular, que sugiere una
fractura.
Es importante observar bien la anchura del pie cuando se trata de realizar
una proyección lateral de pie o de calcáneo. Las `personas con pies delgados no
producen ninguna angulación de la línea bimaleolar respecto del plano del
receptor. De manera contraria las personas con pies anchos producen una
angulación de la línea bimaleolar en la proyección lateral de pie (lo cual es
contraproducente). Recordemos que la línea imaginaria que une los dos maléolos
del tobillo deben encontrase perpendicular al receptor de imagen.
En la imagen de arriba observamos el uso de una almohadilla a nivel del
antepié para lograr posicionar el pie de forma que la línea bimaleolar se
encuentre perpendicular al receptor de imagen. Las almohadillas se pueden
utilizar a nivel del antepié o a nivel de la rodilla para una lateral de
pie.
En la imagen de arriba observamos el posicionamiento Correcto del peroné
respecto de la tibia. Sabemos ya que el peroné en una lateral de tobillo debe
encontrase ligeramente posterior a la tibia,
a partir del tercio medio hacia atrás.
En la imagen de arriba observamos como el peroné se encuentra en el tercio
medio y anterior de la tibia. Esto demuestra que se trata de una mala imagen
radiográfica.
En la imagen de arriba se muestra la diferencia entre una radiografía
lateral de pie bien tomada (derecha) y otra mal tomada (izquierda).
En la imagen de arriba se hace un
estudio de las partes blandas en una proyección lateral de tobillo.
En la imagen de arriba se corrobora la importancia de un examen de las
partes blandas en una proyección lateral de tobillo.
La imagen de arriba nos sugiere una posible fractura de calcáneo. Debemos
recordar que las fracturas de calcáneo se evalúan midiendo el ángulo de BHOLER.
En la imagen de abajo observamos variantes anatómicas. El hueso del
trígono, un hueso supernumerario y una apófisis posterior bastante grande e inusual.
La respuesta a la pregunta anterior es la siguiente: se realizan la
proyección frontal anteroposterior y la proyección lateral estricta (con la
pierna totalmente extendida).
REGIÓN DE LA RODILLA
ARTICULACIÓN DE LA RODILLA
PROYECCION FRONTAL ANTEROPOSTERIOR DE RODILLA
Formato. 18 x 24 o 24 x 30
Sin Bucky
Foco fino
Factores radiográficos:
-kv: 50-52
-mA: 100
-mAs: 10
-tiempo: 0.1
-distancia: 1 metro
La proyección frontal de rodilla se puede realizar en A-P y en P-A (para la
rótula) y según la posición del paciente se pueden realizar en decúbito dorsal
o ventral y en bipedestación)
Con el paciente en decúbito dorsal sobre la mesa radiológica se palpa los
cóndilos femorales entre los cuales se debe determinar una línea imaginaria
intercondilea, esta línea debe encontrarse paralela al receptor de imagen.
También debe palparse el vértice de la
rótula porque a dos centímetros por debajo se debe dirigir el rayo central.
Se debe posicional el pie en ligera inversión para que la rótula tome una
posición central sobre el eje longitudinal del fémur.
El rayo central se dirige de tres maneras diferentes para la proyección
anteroposterior de rodilla según los libros:
-con angulación caudal: pacientes delgados
-con angulación cefálica: pacientes obesos
-perpendicularmente hacia la estructura anatómica: normales
En lo posible debe mantenerse el eje fémoro-tibial alineado sobre toda la
extensión del miembro inferior. Esta alineación perpendicular respecto al
receptor de imagen permite realizar adecuadamente la proyección frontal de
rodilla. En gran medida algo que dificulta la alineación del fémur y la tibia
es el espesor de las nalgas tanto en decúbito como en bipedestación. Para
solucionar este problema debemos hacer uso de almohadillas (para la posición en
decúbito).
Las radiografías frontales de rodilla se pueden tomar en decúbito o en
bipedestación. Dejamos claro que las
radiografías en bipedestación se realizan cuando no existe un problema
traumático y más bien sí un problema articular como una artralgia. Se realiza
en esta posición para evaluar la interlinea articular de la rodilla. Las
radiografías en proyección frontal anteroposterior de rodilla que se toman en
decúbito se realizan cuando se sospecha de una fractura.
En las imágenes arriba observamos la
disposición del rayo central, a dos centímetros y medio del vértice de la
rotula.
OBSERVACIÓN: es más fácil de palpar la rótula en decúbito porque en bipedestación
se contrae el musculo cuádriceps de manera que, el tendón rotuliano se tensa fuertemente y en consecuencia el vértice de la rotula es difícil de
reconocer por la palpación.
OBSERVACIÓN: debemos reconocer que tanto el fémur como la tibia se
encuentran anteriores, dentro del espesor del miembro inferior. Considerando el
espesor de los músculos glúteos y las nalgas, el eje fémoro-tibial se ve afectado en su
paralelismo respeto al receptor de imagen. Es evidente que en estas
condiciones lo mejor sería posicionar al paciente en decúbito supino para
evitar la pérdida del paralelismo entre el eje fémoro-tibial y el receptor de
imagen. En conclusión observamos tres factores que afectan a una buena
proyección frontal de rodilla:
-el espesor de las nalgas
-el eje femoro-tibial
- valgo fisiológico del fémur.
En reumatología se evalúa el enfrentamiento de las superficies articulares,
que en el caso de la rodilla se encuentran separados por los cartílagos
semilunares, es decir lo que se estudia es la interlinea articular. El objetivo
de este análisis es determinar, por la observación de la imagen radiográfica si
se presentan osteofitos articulares.
Los criterios de evaluación de una
buena radiografía frontal de rodilla se justifican fundamentalmente por dos
factores.
1 debe apreciarse la interlinea articular de la rodilla claramente.
2 los bordes anterior y posterior de los platillos tibiales deben
encontrase completamente superpuestos, de manera que se observe una línea
superior radiopaca a nivel de la superficie articular de la tibia con los cóndilos del fémur. En la
imagen inmediatamente superior observamos una radiografía frontal de rodilla
muy bien tomada. En cambio en la imagen de abajo observamos una radiografía mal
tomada debido a que se observan los contornos anteriores y posteriores de los
platillos tibiales. Es muy importante realizar las radiografías frontales de
rodilla en su mejor forma sobre todo si el paciente padece de algún problema
reumatológico. La razón de todo esto es porque se quiere evaluar con suma
precisión el enfrentamiento articular de los platillos tibiales con los
cóndilos del fémur para observar si existe algún proceso degenerativo de la
superficie articular con osteofitos.
METODO DE ROSENBERG
Se trata de una proyección muy útil para el estudio de la articulación de
la rodilla, estudio artroscópico.
Como se observa en las imágenes de abajo el paciente se debe encontrar en
bipedestación, flexionando la pierna de manera que se forme un ángulo de 45º
entre la pierna y el plano del receptor.
El rayo central se dirige con una
angulación de 10º caudal respecto de la perpendicular al plano del receptor.
Es evidente que la radiografía se realiza en P-A, contrario a la forma habitual
para el estudio de la articulación de la rodilla. Como vemos esta proyección
también sirve para el estudio del enfrentamiento de las superficies articulares
de la rodilla al igual que la frontal anteroposterior de rodilla.
Con este método podemos evaluar realmente la interlinea articular de la
rodilla. Es quizá el mejor método para evaluar interlinea articular de rodilla.
OBSERVACIÓN: para hacer las mediciones necesaria para este tipo de proyecciones se hace
uso del goniómetro.
OBSERVACIÓN: según el análisis de esta proyección, hasta el momento, por el profesor Vásquez,
este método no se puede aplicar en pacientes que presentan angulaciones
patológicas como el genu varo o el genu valgo.
OBSERVACIÓN: la evaluación más cercana a la estructura real de la articulación de la
rodilla y sus elementos se realiza con la articulación flexionada en 30º (entre
la pierna y el muslo). Los problemas articulatorios se presentan cuando el
paciente se encuentra realizando el acto ambulatorio. Cuando se camina se produce
una flexión normal, aproximadamente de 30º entre el eje femoral y el eje tibial
lo que ocasiona habitualmente en este tipo de patologías un intenso dolor al
paciente. De esto deducimos que el mejor análisis se hará estudiando en esta
posición (flexión de 30°) la articulación de la rodilla. Se recomienda la
revisión bibliográfica y la lectura de libros de biomecánica y
kinesiología.
PROYECCIÓN LATERAL DE RODILLA
Formato de 24 x 30
Sin Bucky
Foco fino
Factores radiográficos:
-kv: 50
-mA: 100
-mAs: 10
-tiempo: 0.1
-distancia: 1 metro
El paciente debe encontrase en decúbito lateral de manera que flexionando
ligeramente la pierna (se forma entre el eje femoral y el eje tibial un ángulo
de 30º) apoye el cóndilo externo del fémur sobre el receptor de imagen. Para
corregir el valgo fisiológico normal del fémur se coloca una almohadilla debajo
del tobillo de manera que el eje longitudinal del muslo y la tibia se
encuentren al mismo nivel. Es importante que la línea imaginaria intercondilea
sea perpendicular al receptor de imagen.
La flexión de 30º de la pierna respecto al muslo tiene una gran importancia
radiodiagnostica. La flexión de la pierna nos permite evaluar elementos que no
son visibles directamente sobre la imagen radiográfica (algunas si lo son). Al
flexionar la pierna las partes blandas peri-articulares manifiestan a través de
los huesos su influencia y su estado de funcionamiento. Es posible evaluar
muchas patologías de las partes blandas en una proyección lateral de rodilla en
semiflexión, como niveles anormales debido a una derrame articular o a la
presencia de sangre en la articulación. La rodilla en semiflexión muestra tres
regiones importantes:
-espacio suprarotuliano
-espacio infrarotuliano
OBSERVACIÓN: si no se hace uso de la almohadilla para esta proyección
entonces se puede angular el rayo directriz aproximadamente 5º. En sentido
caudal.
En rayo directriz se dirige a dos
centímetros y medio por debajo del cóndilo interno.
LATERAL EXTERNA (HABITUAL)
En la imagen de arriba observamos una lateral de rodilla en la que el
paciente probablemente se encuentre incómodo. Para evitar esto, y darle al
paciente puntos de apoyo debemos hacer que el paciente disponga el miembro
inferior antagonista en posición anterior a la rodilla bajo estudio. De manera
que tanto la rodilla como el pie antagonista sirven de apoyo, así lo observamos
en la imagen de abajo.
LATERAL INTERNA
En la imagen de abajo se muestra una lateral de rodilla para evaluar
posibles fracturas. Esta proyección se toma sin la habitual flexión de la
pierna porque el paciente ingresa a la sala radiológica en camilla. Debemos
evitar en la mayor medida el movimiento brusco cuando se trata de pacientes con
posibles fracturas. TODO PACIENTE QUE INGRESE A LA SALA DE RADIODIAGNOSTICO
POR UNA PRESUNTA FRANTURA EN EL TERCIO DISTAL DEL FEMUR Y ESTE EN LA CAMILLA SE
LE DEBE TOMAR UNA RADIOGRAFIA LATERAL
DE RODILLA Y TERCIO DISTAL DEL
FEMUR COMO SE MUESTRA EN LA IMAGEN DE
ABAJO.
En la imagen de abajo se observa una lateral de rodilla bien realizada. El
criterio para determinar si se ha realizado correctamente el procedimiento
radiológico es observar la superposición absoluta de los cóndilos femorales.
En la proyección lateral de rodilla el rayo directriz debe dirigirse
con una angulación de 5º-7º cefálico
debido a que la interlinea articular se encuentra inclinada oblicuamente y
hacia debajo de lateral a medial. El
cóndilo interno se extiende más hacia abajo o distalmente que el cóndilo
externo cuando la diáfisis femoral es vertical. Esto explica porque se debe
angular de 5º-7º cranealmente para una lateral de rodilla con el fin de que los
dos cóndilos se hallen directamente superpuestos cuando el fémur está en
paralelo con el receptor de imagen (Bontrager Pag. 213).
OBSERVACIÓN: Si deseamos hacer el estudio de la rótula en una proyección lateral se debe
hacer en extensión estricta.
OBSEVACIÓN: en la proyección lateral de rodilla no encontramos ninguna diferencia entre
tomarla en decúbito y tomarla en bipedestación. Las diferencias sí se presentan
entre la lateral en semiflexión y la lateral en extensión. Como ya dijimos más arriba en la proyección lateral
de rodilla en extensión completa podemos observar niveles hidroaereos (por
acumulo de sangre en la articulación) o la deformación de las almohadillas
grasas por un derrame articular.
Generalmente la proyección frontal de rodilla nos es muy útil para evaluar
problemas de artrosis, pero la proyección lateral también sirve para evaluar
problemas de artrosis porque podemos observar el espacio femoro-patelar. Se
sabe que frente a un problema de artrosis el espacio femoro patelar se ve
disminuido considerablemente, incluso se presenta fricción entre la cara interna de la rótula y
la cara rotuliana del fémur.
En la imagen de abajo observamos una radiografía lateral de rodilla mal
tomada porque los cóndilos femorales no se encuentran perfectamente
superpuestos. Además se observa el tubérculo del abductor por una falta de
rotación de la rodilla.
PROYECCIÓN OBLICUA INTERNA (MEDIAL)
El paciente se encuentra en decúbito dorsal con la pierna en ligera
inversión. Esta proyección es muy útil para evaluar la articulación
tibio-peronea superior. Dirigir el rayo central perpendicular a la
estructura anatómica a un centímetro por debajo del ápex de la rótula ( Dennis
Pag. 150)
PROYECCION OBLICUA EXTERNA (LATERAL)
La oblicua externa nos va a permitir elongar los cóndilos femorales. De
esta manera podemos observar si existe alguna fractura articular. Dirigir
el rayo central perpendicular a la estructura anatómica a un centímetro por
debajo del ápex de la rótula ( Dennis Pag. 150)
OBSERVACIÓN: las proyecciones oblicuas de rodilla también se pueden realizar en decúbito
ventral. Normalmente se realizan en decúbito dorsal.
NOTA: recordemos que para poder observar mejor una estructura en la imagen
radiográfica debemos elongar la estructura. Si deseamos disociar dos
estructuras debemos rotar de manera que observemos las estructuras de mejor
forma.
PROYECCIÓN FRONTAL EN P-A DE ROTULA
Formato: 18 x 24
Sin Bucky
Foco fino
Factores radiográficos: igual que la frontal A-P de rodilla más 3 kv.
Esta proyección se realiza en P-A con el paciente en decúbito ventral. El rayo central se dirige perpendicular a
la fosa poplítea. Para lograr que la rótula se encuentre paralelo al
receptor de imagen debemos flexionar ligeramente la pierna como observamos en
la imagen de abajo.
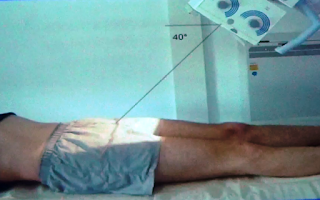
PROYECCIÓN AXIAL INFEROSUPERIOR –SALIDA DEL SOL
Formato 18 x 24
Sin Bucky
Foco fino
Factores radiográficos:
-kv: 55
-mA: 100
-mAs: 10
-tiempo: 0.1
-distancia: un metro
Con el paciente sobre la mesa radiológica en decúbito ventral se le hace
flexionar la pierna hasta que este forme un ángulo de 90º con el muslo. El Rayo central debe dirigirse hacia la
rótula con una angulación tal que el rayo directriz atraviese eje mayor
longitudinal de la articulación femoro-patelar como lo vemos en la imagen de
arriba (figura de la izquierda). Es de saber que la angulación del rayo central puede variar según la angulación entre
la pierna y el muslo. Lo más importante es realizar la proyección de tal
forma que los rayos x pasen a través de la interlinea articular femoropatelar.
Una de las variantes de esta proyección se realiza con el paciente en decúbito
dorsal sobre la mesa radiológica y con la pierna flexionada. El detector de
imagen se encuentra sostenido por el propio paciente sobre su muslo. El plano
del receptor debe mantenerse paralelo a la interlinea articular femoropatelar y
debe ser perpendicular al rayo central (imagen superior a la derecha).
En las imágenes de arriba se muestran algunas variantes de la proyección
axial de rotula. La imagen de la izquierda es una de las proyecciones del
profesor Vásquez.
OBSERVACIÓN: todas las proyecciones axiales de rotula se pueden poner en práctica en la
medida en que el paciente pueda realizarlas. Las proyecciones mostradas se
aplican en su mayoría para problemas de índole traumática. Si se presume una
luxación o subluxación de rotula entonces el procedimiento es mucho más
delicado y diferente.
En las imágenes de abajo observamos la mejor forma de realizar una axial de
rotula. Con el paciente en decúbito dorsal y la pierna ligeramente flexionada
se dirige el rayo central hacia la interlinea femoropatelar. El receptor de
imagen se encuentra sostenido por el propio paciente, de manera que el rayo
central ingresa perpendicularmente y la estructura anatómica se encuentra
paralela al receptor de imagen. Con esta técnica el paciente mantiene la rótula
en una posición anatómica ideal, porque se encuentra relacionada con los
cóndilos femorales lo más real posible. La
mayoría de autores manifiestan que esta posición del paciente favorece mucho la
evaluación real de la rótula en caso de luxaciones.
En las imágenes de arriba observamos la proyección axial de rotula con la
pierna en semiflexion de 30º, 60º y 90º. Recordemos que la proyección axial de rótula
sirve para evaluar el desplazamiento
anormal de la rótula respecto de su posición normal, en relación con la cara
rotuliana del fémur. Cualquier rotura de ligamento a nivel del tercio distal del fémur ocasiona un
desplazamiento de la rótula que puede demostrase por medio de una proyección
axial de rotula.
OBSERVACIÓN: las radiografías comparativas de rótula deben tomarse una a una nunca a la
vez.
APLICACIÓN AL PROBLEMA
CLINICO: la apófisis tibial en el proceso de desarrollo debe
fisionarse con la diáfisis tibial normalmente, pero cuando esto no sucede aproximadamente entre 12 -13 años el niño presenta un dolor muy
molesto cuando se arrodilla. Existe la posibilidad de que esta apófisis sufra
una fractura por avulsión debido a un mínimo esfuerzo. Esta patología toma el nombre de osgood schlatter. Para poder evaluarlo debemos tomar una
radiografía en proyección lateral de rodilla. La tuberosidad tibial en la extremidad proximal de la tibia es una
prominencia de textura rugosa localizada en la parte media de la superficie
anterior de la tibia, inmediatamente distal a los cóndilos. Esta tuberosidad es
la inserción distal del tendón rotuliano, que se conecta con el mayor músculo de
la parte anterior del muslo. En ocasiones en personas jóvenes, la tuberosidad
tibial se separa del cuerpo de la tibia, afección que se conoce con el nombre
de enfermedad de OSGOOD SCHLATTER (Bontrager
pag. 212).
METODO DE MERCHANT
Sirve para evaluar la relación, posición y medidas de la rótula con respecto a los cóndilos femorales. También evalúa la interlinea femoropatelar.
En la imagen de abajo observamos una
forma mucho menos complicada de aplicar el método de MERCHANT sin la necesidad de la aparatología habitual
de este método. Solamente se hace uso de algunos elementos que pueden ayudar a
determinar la angulación necesaria de 30º, 60º y 90º.
Cabe destacar que esta es una proyección habitualmente usada por los traumatólogos para descartar subluxación de rotula.
En la imagen de abajo observamos claramente cuál es el objetivo de una
axial de rotula. El rayo central debe pasar paralelo al eje longitudinal
femoropatelar. Y atravesar la interlinea articular hasta llegar al receptor de
imagen. Para reducir la magnificación se
debe realizar este método con una distancia foco receptor de dos metros(guía de
radiodiagnóstico Pag. 48)
En la imagen que se muestra abajo se observa claramente una radiografía
axial de rotula. Se observan todos los elementos que se desean ver en una
proyección axial de rotula.
METODO DEL TUNEL INTERCONDILEO
Factores:18 x 24
Sin Bucky
Foco fino
Factores radiográficos:
-kv: 55
-mA: 100
-mAs: 10
-tiempo: 0.1
-distancia: 1 metro
Este método se usa para estudiar la presencia de elementos óseos en la
escotadura intercondilea. El paciente se debe encontrar en decúbito ventral con
la pierna flexionada 45º respecto de la superficie de la mesa radiológica. El rayo central debe tener una angulación de
45º respecto a la vertical. Este último se dirige a la fosa poplítea. De
esta forma obtendremos una imagen en la que se ve una fuerte elongación de la
escotadura intercondilea.
En las imágenes de abajo se muestran algunas variantes para el método del
túnel intercondileo.
BOSTEZO ARTICULAR DE LA RODILLA
Este problema se presenta cuando se ha producido la ruptura de un ligamento
o varios ligamentos de la rodilla. Para evaluar este problema se realiza un
procedimiento denominado “bostezo articular”.
EVALUCIÓN DEL LIGAMENTO LATERAL INTERNO
Como observamos en la imagen de arriba este procedimiento se realiza con el
paciente en decúbito dorsal sobre la mesa radiológica. El miembro inferior debe
estar completamente extendido sobre la mesa y se debe aplicar fuerzas de
tracción en dos puntos importantes. Con una mano sobre la porción distal del
muslo se mantiene rígido este segmento del miembro inferior, con la otra mano
se debe traccionar la pierna en sentido lateral para evaluar el ligamento
lateral interno. La radiografía se toma en esta situación para observar si se
produce el bostezo articular.
En la imagen de abajo observamos el bostezo articular de la rodilla por
rotula del ligamento lateral interno
EVALUACIÓN DEL LIGAMENTO LATERAL EXTERNO
En el caso de sospecha de la ruptura del ligamento lateral externo se
realiza un procedimiento similar al descrito más arriba con la diferencia de
que se debe traccionar medialmente para evaluar una posible ruptura del
ligamento lateral externo.
OBSERVACIÓN: para realizar este tipo de método debemos hacer uso de los guantes
plomados, ya que una persona debe realizar este procedimiento mientras se toma
la radiografía.
REGIÓN DEL MUSLO
Formato 30 x 40 o 14 x 17
Sin Bucky
Foco fino
Factores radiográficos:
-kv:55
-mA:100
-mAs: 15
-tiempo:0.15
-distancia: un metro
PUNTOS DE PALPACION: cóndilos femorales
PROYECCIÓN FRONTAL DE FEMUR
Para una frontal de fémur la línea bicondilea debe estar paralela al
receptor de imagen. De igual forma el eje femoral debe encontrarse paralelo al
receptor de imagen.
Debemos tener en cuenta que el fémur se ubica normalmente en un plano
anatómico anterior de manera que en una proyección frontal de fémur en decúbito
dorsal se encontrara más alejado respecto de la superficie de la mesa
radiológica. Para evitar la inclinación del fémur en decúbito dorsal producto
del espesor de las nalgas se puede hacer uso de almohadillas a nivel del
tobillo de manera que el eje longitudinal del fémur se encuentre paralelo a
receptor de imagen. El rayo central debe
dirigirse perpendicular al tercio medio del fémur.
Para pacientes con fractura de fémur expuesta debemos tomar primero una
lateral de fémur con el receptor de imagen ubicado en la cara interna del
muslo. Se realiza este procedimiento para evaluar la situación del paciente. Luego
se realizan las proyecciones correspondientes.
No olvidemos que se debe hacer una ligera inversión del pie para una
radiografía frontal de fémur. Se realiza este procedimiento porque deseamos que
la rótula se encuentre alineada con ele longitudinal del fémur. En su defecto
la rótula se lateraliza.
Las radiografías frontales de fémur se pueden realizar en decúbito dorsal o
en bipedestación para evaluar el valgo fisiológico y el ángulo
cérvico-diafisiario.
En una proyección frontal de fémur, por razones del formato, no se puede
abarcar completamente el hueso fémur por
lo cual es necesario tomar un frontal de los dos tercios superiores y otra del
tercio inferior incluyendo la articulación de la rodilla.
OBSERVACIÓN: en los aparatos de rayos x analógicos o digitalizados se puede maniobrar
con algo más de libertada para posicionar el muslo y por lo tanto el fémur de
tal modo que abarque en el receptor de imagen completamente. Normalmente la
estructura a radiografiar se ubica según el eje longitudinal del receptor o el
eje horizontal del receptor. En el caso de una frontal de fémur debemos ubicar
la estructura en forma diagonal, de manera que se obtiene una imagen de todo el
hueso en estudio.
OBSERVACIÓN: las radiografías frontales de fémur o de tibia no evalúan las interlineas
articulares ni de la cadera ni de la rodilla y tampoco del tobillo. Esto es así
porque el rayo central se dirige al punto medio del fémur o de la tibia. Y los
haces divergentes llegan de manera oblicua hacia las articulaciones.
PROYECCIÓN LATERAL DE FEMUR
Esta proyección se realiza con el paciente en decúbito lateral sobre la
mesa radiológica. La cara externa del muslo debe estar en contacto con el
receptor de imagen mientras que el miembro antagonista debe encontrase retirado
hacia atrás de manera que permita mantener despajada la estructura a radiografiar
sin superposición de estructuras anatómicas.
En rayo central se dirige de manera perpendicular al punto medio del muslo.
OBSERVACIÓN: si se toma la proyección lateral de muslo o fémur ubicando el miembro antagonista hacia adelante a nivel proximal el fémur se verá superpuesto con las estructuras del miembro antagonista. Es recomendable tomar la radiografía lateral de fémur con el miembro antagonista retirado hacia atrás. En caso contrario se asume que solamente se necesita observar el tercio medio y distal del fémur.
En la imagen de abajo apreciamos el posicionamiento del paciente que ingresa a la sala
radiológica en camilla con una presunta fractura de fémur. En este tipo de
proyección solamente obtendremos una imagen parcial del fémur (tercio distal y
tercio medio).
REGIÓN DE LA CADERA
Formato: 24 x 30
Con Bucky
Foco fino
Factores radiográficos:
Kv: 65-70
mA: 200
mAs: 0.25
tiempo: 50
distancia:1 metro
PROYECCIÓN FRONTAL DE CADERA
PUNTOS DE PALPACIÓN: espina iliaca anterosuperior, sínfisis del pubis.
La mejor manera de saber dónde se encuentra la articulación de la cadera es
ubicando el punto medio de una línea imaginaria que une la cresta iliaca
anterosuperior y la sínfisis del pubis. De este punto medio a tres o cuatro
travesees de dedo se encuentra con seguridad la articulación de la cadera.
De forma un poco más práctica para ubicar el punto central de la cadera podemos palpar la sínfisis del pubis y seguir la línea imaginaria transversa (de PITERS), que une la sínfisis del pubis con el trocánter menor. Es evidente que esta línea une las dos trocánters. Para ubicar la cadera primero debemos ubicar el punto medio de esta línea imaginaria y a dos o tres travesees de dedo encontraremos la cadera.
Para tomar una radiografía frontal de cadera es muy importante que el
paciente realice una inversión del pie. Este procedimiento se realiza con el
objetivo de disociar cabeza de cuello femoral. Vemos en la imagen de abajo que
cuando el pie se encuentra en eversión la cabeza se superpone parcialmente
sobre el cuello femoral dando la impresión de una fractura subcapital del fémur.
El rayo central o directriz se dirige de manera perpendicular a la
articulación coxo-femoral (guía de radiodiagnóstico Pag. 51)
OBSERVACION: vemos en la imagen de arriba que es posible tomar las radiografías
frontales de cadera en posición neutra ya que no existe superposición de la
cabeza y el cuello. Esto se realiza sobre todo cuando se trata de pacientes
poli-traumatizados que no podrían soportar una rotación interna o una inversión
del pie.
RADIOGRAFÍAS FRONTALES COMPARATIVAS DE CADERA
¿Dónde se dirige el rayo
central?
PROYECCIÓN LATERAL DE CADERA
Esta proyección se realiza de manera similar a una lateral de tobillo o una
lateral de rodilla. Observamos en la imagen de arriba que el paciente se
encuentra en decúbito lateral con el miembro a estudiar apoyado sobre la mesa
radiológica. El miembro contralateral se encuentra retirado hacia la parte
posterior para evitar la superposición de estructuras. El rayo central debe dirigirse, de manera perpendicular, hacia la
articulación coxofemoral, el cual se encuentra a dos o tres travesees de dedos
del punto medio de la línea que une la sínfisis del pubis y la cresta iliaca
anterosuperior. Recordemos que la línea intercondilea femoral debe
encontrase perpendicular al receptor de imagen.
Otra manera de realizar la proyección lateral de cadera es colocando al
paciente en decúbito dorsal sobre la mesa radiológica. El receptor de imagen se
posiciona lateralmente de manera
oblicua, lateralmente y por fuera de la cadera tratando en lo posible de que el
receptor y el eje longitudinal del cuello del fémur se encuentren paralelos. El
rayo central se dirige a través de la ingle con un ángulo tal que ingrese
perpendicular al punto medio del eje longitudinal del cuello femoral y del
receptor de imagen.
OBSERVACIÓN: la mayoría de radiografías de miembros inferiores se realiza en contacto
con el receptor con excepción de estructuras de mayor grosor como puede ser la
cadera o a veces una rodilla voluminosa. En estos casos es necesario hacer uso
del antidifusor, ya que se hace uso de factores mayores.
Arriba observamos otra proyección lateral habitual en la sala de radiología,
en las imágenes esquemáticas. Si se presenta un paciente que no pueda flexionar
ninguna de las dos piernas entonces se procede a realizar la radiografía como
se observa en las imágenes. En la imagen de la izquierda observamos el rayo
central angulado y también el receptor de tal modo que el cuello femoral se
encuentra paralelo al receptor y perpendicular al rayo central.
En la imagen de abajo se muestra una lateral de cadera tomada de una manera
bastante heterodoxa. Se puede aplicar a pacientes con fractura de cuello
femoral en sala de operaciones. Se flexiona ligeramente la pierna y el rayo se
angula de 10 a 20 grados.
¿Dónde se dirige el rayo central?
PROYECIÓN AXIO-LATERAL DE CADERA
Esta proyección se realiza de igual
forma que una lateral de cadera pero con una angulación de 30º del rayo central
respecto a la vertical.
También se le conoce como axial de cadera. Sirve para elongar mucho más el
cuello femoral. Es una lateral de cadera más una angulación cefálica de 30º.
PROYECCIÓN OBLICUA UNILATERAL DE CADERA
Esta proyección se reconoce porque en la radiografía se observa que el eje
diafisiario femoral se dirige de forma oblicua hacia la articulación de la cadera.
Se ve en la figura que el punto de apoyo para el paciente es la cara medial de
la rodilla. El rayo directriz se dirige
vertical hacia la articulación coxofemoral.
En la imagen de arriba vemos a la izquierda una proyección oblicua
unilareal de cadera. En la imagen de la derecha se muestra una radiografía de
cadera en proyección lateral.
METODO DE LAWENSTAIN O POSICIÓN DE RANA
Esta es la radiografía oblicua comparativa de cadera.
En esta proyección el paciente debe encontrase en decúbito dorsal sobre la mesa
radiológica. Flexionará las dos piernas formando un ángulo de 45º entre la
pierna y el muslo, en seguida debe separar en la mayor medida las rodillas
tomando como punto de apoyo las plantas de los pies como lo observamos en la
imagen de arriba. Esta proyección es bastante similar a la posición
ginecológica con la diferencia que las plantas de los pies están juntas.
Debemos tomar en consideración que ambas rodillas deben encontrarse al mismo
nivel.
En la imagen de arriba observamos la radiografía de un paciente que se tomó
con la proyección de lawenstain u oblicua comparativas.
El rayo central se dirige de manera perpendicular a la articulación
coxofemoral si es unilateral pero si se quiere obtener de manera comparativa en
oblicua ambas caderas, el rayo central se dirige al borde superior del pubis
(guía de radiodiagnóstico Pag. 52)
OBSERVACIÓN: La proyección lateral de cadera, la frontal de cadera y la oblicua
comparativa de cadera nos permiten evaluar el estado funcional de la
articulación coxofemoral. Esta articulación puede encontrarse degenerada por un
proceso destructivo o inflamatorio como lo es la artrosis y la artritis
respectivamente.
OBSERVACION: el autor CLARCK dice que existen dos variantes de esta oblicua comparativa
una con las plantas de los pies juntas y otra con la planta de los pies sobre
la mesa radiológica.
OBSERVACIÓN: algunos autores agregan una angulación del rayo central para elongar más el
cuello femoral.
En esta proyección las platas de los pies están apoyadas sobre la mesa.
EL METODO DE JUDET
Esta proyección permite valorar la
relación de la cabeza femoral con el fondo acetabular. En ciertos traumatismos existe compromiso del fondo acetabular.
La zona más comprometida en estos casos es la región iliopubiana.
El método de JUDET es un conjunto de proyecciones:
-frontal de pelvis A-P
-frontal de cadera del lado afectado
-oblicua de cadera especial: si el lado afectado es la articulación
femoroacetabular derecha entonces se realiza una proyección oblicua posterior
izquierda con el rayo directriz centrado
en el lado derecho, como observamos en la imagen de arriba (imagen de la
derecha). Y también se realiza una oblicua posterior derecha con el rayo
directriz centrado en el lado derecho (lado afectado, figura de la izquierda)
En la imagen de abajo observamos claramente la relación de la cabeza con el
fondo del acetábular. También vemos la situación de la rama ascendente del
acetábulo o rama iliopubiana.
OBSERVACIÓN: en los casos de problemas reumatológicos que comprometen la articulación de
la cadera se pueden tomar radiografías en bipedestación. Se toma una frontal de
cadera y una oblicua posterior derecha si el lado afectado es la izquierda y
una oblicua posterior izquierda si el lado afectado es la derecha.
Evidentemente el rayo directriz se encuentra centrado sobre el lado afectado en
ambas proyecciones. Esta última proyección nos permite observar claramente la
relación de la cabeza con el fondo acetabular. La interlinea articular se
observa en semiluna. Esta proyección nos permite ver si existen osteofitos en
la cavidad acertabular. (es similar a la proyección de Judet pero en
bipedestación) observamos esta proyección en la imagen de abajo.
También podemos realizar la proyección oblicua posterior izquierda en
bipedestación para este caso en donde se presume que la fractura se encuentra
en el lado derecho.
REGION DE LA PELVIS
Formato. 14 x 17
Con Bucky
Foco fino
Factores radiográficos:
-Kv: 70
-mA: 200
-mAs: 50
-tiempo: 0.25
-distancia: un metro
Para la pelvis existen dos proyecciones la frontal de pelvis y la lateral
de pelvis.
PROYECCION FRONTAL DE PELVIS
Como observamos en la imagen de arriba la frontal de pelvis en decúbito
dorsal amerita el uso de almohadillas para permitir que la pelvis se encuentre
lo más paralela posible al receptor de imagen. La lordosis de la región lumbar
no permite que la pelvis se encuentre paralela al receptor, este es el motivo
por el cual se hace uso de las almohadillas.
Para la radiografía frontal de pelvis se debe considerar algunos puntos de
palpación:
-crestas iliacas
El receptor de imagen se debe ubicar de manera horizontal para abarcar toda
la pelvis. El receptor debe estar ubicado uno o dos centímetros por encima de
la cresta iliaca.
El rayo central debe dirigirse a
tres o cuatro travesees de dedos por
encima de la sínfisis del pubis.
Antes de tomar la radiografía debemos comprobar que el plano bicrestal se
encuentre paralelo al receptor de imagen, eso se logra de dos formas:
-estirando ligeramente los miembros inferiores para corregir una mala
postura del paciente sobre la mesa.
-presionando ligeramente las crestas iliacas para asegurarnos de que
encuentren al mismo nivel.
En la imagen e arriba observamos una radiografía frontal de pelvis mal
tomada (rotada). Determinamos si una radiografía está bien tomada si tanto la
cresta iliaca derecha y la cresta iliaca izquierda se encuentran simétricas (al
mismo nivel). No debemos observar un desnivel o una de las alas iliacas más
grande.
RADIOGRAFIAS DE PELVIS DE ENTRADA Y DE SALIDA
1 DE ENTRADA
Este procedimiento nos permite ver
los agujeros obturados de forma elongada. El verdadero objetivo es observar la
rama isquiopubiana. También se observa una elongación del isquion. Se toma con
una angulación de 40º cefálico. El rayo
central se dirige aproximadamente cinco dedos por encima del pubis.
Esta proyección se toma cuando se sabe que existe un compromiso de las
ramas y un probable trauma en órganos blandos como la vejiga
APLICACIÓN CLINICA: En esta frontal de pelvis también podemos observar la constitución del
coxis. En traumatología es muy importante evaluar la alineación longitudinal de
las vértebras del coxis en posibles luxaciones. Para luxaciones y fracturas del
coxis se toma principalmente la lateral de pelvis pero es necesario tomar una
frontal de pelvis para observar hacia donde se han desplazado las vértebras.
En las imágenes de arriba observamos la diferencia en razón de los agujeros
obturados de una frontal (izquierda) y una de entrada de pelvis(derecha).
2 DE SALIDA
El rayo central se dirige con una angulación de 40º caudal respecto de la
vertical a la mesa radiológica, se dirige por encima del pubis. En esta
proyección ya no se observan las ramas isquiopubianas ni las iliopubianas. Lo que se observa es el contorno del anillo pelviano para poder
evaluar si existen subluxaciones sacroiliacas.
Cuando este problema se presenta entonces el anillo pelviano se observa asimétrico.
APLUICACIÓN CLINICA: todo paciente con traumatismo pelviano debe
tomársele la proyección de entrada y salida de la pelvis.
En las radiografías de arriba se comparan una frontal de pelvis y una
radiografía de salida con angulación
APLICACIONES AL PROBLEMA CLINICO
En la imagen de abajo observamos una luxación del segundo metatarso.
Evidentemente el eje longitudinal del metatarso se pierde.
En la imagen de abajo observamos una
sindactilia para evaluar esta variante anatómica debemos tomar una frontal de
dedos. Lo que se quiere en este caso es determinar si la sintactilia solamente
tiene compromiso de tejidos blandos o por el contrario compromete también los
huesos.
En la imagen de abajo observamos un pie gangrenado parcialmente. En este
caso se requiere la evaluación de las partes blandas y no del hueso para ello
debemos ajustar los factores radiológicos adecuadamente.
En la imagen de abajo observamos una radiografía y un esquema de la
artritis reumatoide. Se observa claramente las subluxaciones, la perdida de los
ejes longitudinales normales y la presencia de los osteofitos.
En las imágenes de abajo se presentan diversas proyecciones, muchas de
ellas complementarias entre sí. La primera imagen superior de la izquierda nos
demuestra que es posible tomar una radiografía frontal de pie en la que se ha
angulado la superficie donde se apoya la planta del pie, respecto del receptor
de imagen unos 10º. Se realiza este procedimiento siempre que no se pueda
angular el rayo central. Evidentemente en este caso el rayo central se dirige
perpendicularmente a la estructura anatómica.
En seguida se muestra también la proyección oblicua interna, lateral,
lateral con apoyo en bipedestación (abajo a la izquierda) y la frontal en bipedestación. Mientras que la proyección
lateral con apoyo y comparativas se utilizan para evaluar arco plantar. La
proyección frontal y la oblicua se realizan cuando existen traumatismos.
En la radiografía de abajo se ha tomado a propósito una radiografía blanda
para observar mejor el osteofito.
En las imágenes de abajo se observa a la izquierda una fractura de rotula y
una ostecondritis disecante (imagen de la derecha) este problema se presenta
con más asiduidad en la rodilla y en el codo
En la imagen de abajo se muestran
dos radiografías de un muñón en la que se quiere evaluar en estado de las
partes blandas. La presencia de regiones radiolucidas en la región del muñón
puede ser signo radiológico evidente de una infección. Recordemos que las
bacterias producen gas.
OBSERVACIÓN: una lateral de rodilla se toma en semiflexión para
relajar los músculos de la parte anterior del muslo y posicionar la rótula de
manera que se pueda observar mejor el espacio suprarotuliano e infrarotuliano
así como como el espacio blando posterior.
En la imagen de arriba se observa una ENARTROSIS a nivel de la rodilla. Son
hematomas en los que la sangre conforma niveles hidroaereos.
La imagen de arriba nos muestra a la rótula en su posición normal. Cuando
se toma una radiografía de rótula y existe tensión en los músculos la rótula
tiende a salirse de su posición. Por este motivo se suele tomar una axial de
rótula con decúbito dorsal.
Para estudiar este tipo de males en la radiografía los factores
radiográficos deben disminuir porque lo que se quiere es evaluar las partes
blandas.
En la radiografía frontal de rodilla en bipedestación se quiere evaluara la
interlinea articular de la rodilla. Se realiza para problemas relacionados con
la articulación. El problema de esta proyección es que el espesor de las nalgas
evita que el eje femoro-tibial se encuentre completamente alineado de manera
que es posible tomarla en P-A (proyección en evaluación)
En la radiografía de abajo se muestra una diastasis de la articulación del
pubis se debe a una subluxación de la articulación sacro-iliaca.
Toda deformación del ángulo de inclinación del fémur se evalúa en bipedestación:
Coxa vara
Coxa plana
OBSERVACIÓN: las radiografías de cadera en bipedestación se realizan para evaluar el
ángulo cervico-diafisiario. Igualmente las radiografías panorámicas de rodilla
se realizan para evaluar ciertas deformaciones como el genu valgo.
MENSURACIÓN
Este procedimiento evalúa el acortamiento de miembros inferiores. Es muy
útil para problemas ortopédicos. El procedimiento en el mejor de los casos debe realizaese
en bipedestación, y para lo cual el paciente debe quedarse completamente
quieto. Si no se puede hacer este procedimiento en bipedestación debido al
propio acortamiento del miembro y la postura del paciente entonces se puede
hacer en decúbito dorsal.
Este método consiste en tomar tres radiografía, en forma segmentaria, de
las tres articulaciones más importantes del miembro inferior.
-cadera
-rodilla
-tobillo
Para realizar este procedimiento se hace uso del formato más grande de 14 x
17. Se divide el receptor de imagen en tres partes iguales delimitados por dos
reparos. Los reparos pueden ser hechos con algún marcador, plumón o en su
defecto con esparadrapo como lo observamos en la imagen de abajo.
La primera radiografía se hace sobre las caderas. El rayo central se
dirigirá a la sínfisis del pubis. De tal manera que en el centro de la
radiografía se proyecte el pubis y lateralmente las articulaciones
conxofemorales. La línea horizontal del colimador debe coincidir con el punto
medio ubicado entre el borde superior del chasis y la primera marca, para que
la imagen resulte centrada en el primer tercio de la radiografía sin contaminar
el campo adyacente.
OBSERVACIÓN: no debemos olvidar de colocar el reparo para saber cuál es lado derecho y
el izquierdo. Y el paciente no se debe mover hasta terminar de realizar el
procedimiento.
Es muy importante mantener alineadas las espinas iliacas posterosuperiores
con los tobillos. Es decir los pies deben encontrase ligeramente separados uno
del otro.
En la imagen de abajo observamos cómo se proyecta la luz del colimador de
manera que sabemos exactamente cuál es el campo de radiación. Lo más importante
es proteger el resto del chasis, del campo de radiación cuando se realiza la
radiografía para que pueda ser utilizado en la siguiente exposición.
Para la siguiente exposición se debe hacer coincidir el rayo central con en
el punto medio de la línea que une los dos vértices de las rotulas. Los
vértices de las rotulas deben coincidir con el punto medio del chasis, que
coincide con el punto medio de la segunda división del chasis. No olvidemos de
colimar bien el campo de radiación para
no ocasionar ninguna contaminación de los otros campos.
La tercera exposición se realiza a nivel de los tobillos. El rayo directriz
se dirige al punto medio de la línea que une los maléolos internos de ambas
piernas. El vértice del maléolo externo del lado del chasis debe coincidir con
el punto medio del tercer campo como observamos en la imagen de arriba.
OBSERVACIÓN: existe actualmente un trabajo sobre mensuración. Se encuentra en la escuela
de tecnología médica.











































































































































No hay comentarios.:
Publicar un comentario